سرویکل سکریننگ (رحم کے کینسر کی تشخیص کے لیےخواتین کا معائنہ) : سکریننگ پر غور کرنے والی خواتین کے لیے کتابچہ (Urdu)
اپ ڈیٹ کردہ 23 مارچ 2026
Applies to England
آپ یہ فیصلہ کر سکتی ہیں کہ کیا آپ سرویکل سکریننگ میں حصہ لینا چاہتی ہیں۔ اس کتابچے کا مقصد فیصلہ کرنے میں آپ کی مدد کرنا ہے۔ سرویکل سکریننگ کو ‘سمیئر ٹیسٹ’ کہا جاتا تھا۔
1. NHS سرویکل سکریننگ کی کیوں پیشکش کرتا ہے
ہم آپ کے سروکس (رحم کے نچلے حصے) کی صحت کی جانچ کرنے اور سرویکل کینسر کو روکنے میں مدد کے لیے سرویکل سکریننگ کی پیشکش کرتے ہیں۔ ہم شدید خطرے کے حامل ہیومن پیپیلوما وائرس (HPV) کی تحقیق کرتے ہیں۔ اس کی وجہ یہ ہے کہ یہ خلاف معمول تبدیلیوں کا سبب بن سکتا ہے جو سرویکل کینسر کا باعث بن سکتی ہیں۔
کسی بھی تبدیلی کا جلد پتہ لگانا اور اس کا علاج کرنا سرویکل کینسر کے زیادہ تر معاملات کو روک سکتا ہے۔ سرویکل کینسر زیادہ تر خواتین اور ان لوگوں کو متاثر کرتا ہے جن میں سروکس ہوتا ہے اور اُن کی عمر 45 سال سے کم ہوتی ہے، لیکن خلاف معمول تبدیلیاں کسی بھی عمر میں ہو سکتی ہیں۔
سرویکل سکریننگ برطانیہ میں ہر سال ہزاروں جانیں بچاتی ہے۔
باقاعدگی سے سرویکل سکریننگ کروانا ضروری ہے۔ آپ کو ابھی بھی سرویکل کینسر کا خطرہ ہے یہاں تک کہ اگر:
-
آپ نے HPV ویکسین لی ہے
-
آپ کا صرف 1 جنسی ساتھی تھا
-
آپ نے دخول والا جنسی فعل نہیں کیا ہے
-
طویل عرصے سے آپ کا ایک ہی ساتھی ہے، یا جنسی فعل نہیں کیا ہے
-
آپ ہم جنس پرست عورت یا دوجنس پرست ہیں
-
آپ ایک ٹرانس مین (ایک ایسا مرد جس کو پیدائش کے وقت عورت کے طور پر درج کیا گیا تھا) ہیں یا سروکس کے حامل ایک نان-بائنری (ایسی جنسی شناخت کا حامل جو صرف مرد یا صرف عورت نہیں ہے) شخص ہیں۔
-
آپ کی سب ٹوٹل (جزوی) ہسٹریکٹمی (عمل جراحی سے رحم کا نکال دینا) ہوئی ہے جس میں آپ کے سروکس کو نہیں نکالا گیا ہے۔
اگر آپ کی مکمل ہسٹریکٹمی ہوئی ہے، تو آپ میں رحم یا سروکس نہیں ہے۔ اس کا مطلب ہے کہ آپ کو سرویکل سکریننگ کی ضرورت نہیں ہے۔
2. ہم سرویکل سکریننگ کے لیے کن کو بلاتے ہیں
ہم عام معمول میں 25 سے 64 سال کی عمر کی خواتین کو ہر 5 سال بعد بلاتے ہیں۔ زیادہ تر سرویکل کینسر ان عمروں کے درمیان فروغ پاتے ہیں۔
آپ کی GP سرجری ہمیں آپ کے رابطے کی معلومات فراہم کرتی ہے۔ براہ کرم یقینی بنائیں کہ ان کے پاس درست تفصیلات ہیں، بشمول آپ کا:
-
نام
-
تاریخ پیدائش
-
پتہ
-
موبائل نمبر
-
ای میل ایڈریس
آپ کا دعوت نامہ آپ کو سرویکل سکریننگ کی بکنگ کے بارے میں معلومات فراہم کرے گا۔ جیسے ہی آپ کو مدعو کیا جاتا ہے آپ بک کر سکتی ہیں۔
ٹرانس مرد اور سروکس کے حامل نان بائنری لوگ بھی سرویکل سکریننگ کے اہل ہیں۔ آپ کو کس طرح مدعو کیا جاتا ہے اس کا انحصار اس بات پر ہوگا کہ آپ کے جی پی کے مریض کے ریکارڈ میں آپ کی جنس کیسے درج کی گئی ہے۔
-
اگر آپ خاتون کے طور پر درج ہیں، تو آپ کو خود بخود دعوت نامے موصول ہوں گے۔
-
اگر ایسا نہیں ہے، تو آپ معمول کے دعوت نامے وصول کرنے کے لیے “آپٹ ان (اپنی مرضی سے شامل ہونے کا فیصلہ کرنا)” کر سکتے ہیں۔ آپ کسی سرویکل سکریننگ فراہم کرنے والے سے رابطہ کر کے ایسا کر سکتے ہیں، جیسے کہ آپ کا GP، جنسی صحت کا کلینک یا ٹرانسجینڈر ہیلتھ کلینک۔
اگر آپ کو یقینی طور پر معلوم نہیں ہے تو اپنے جی پی سے رابطہ کریں۔ یہاں پر مزید معلومات ملاحظہ کریں ٹرانس جینڈر اور نان بائنری لوگوں کی سکریننگ کے بارے میں معلومات۔
3. سرویکل کینسر اور HPV
سرویکل کینسر ایک کینسر ہے جو سروکس میں کہیں بھی پایا جاتا ہے۔
سروکس آپ کی فرج (وجائنا) سے آپ کے رحم کا راستہ ہے۔ یہ تولیدی نظام کا حصہ ہے اور بعض اوقات اسے رحم کی گردن کہا جاتا ہے۔
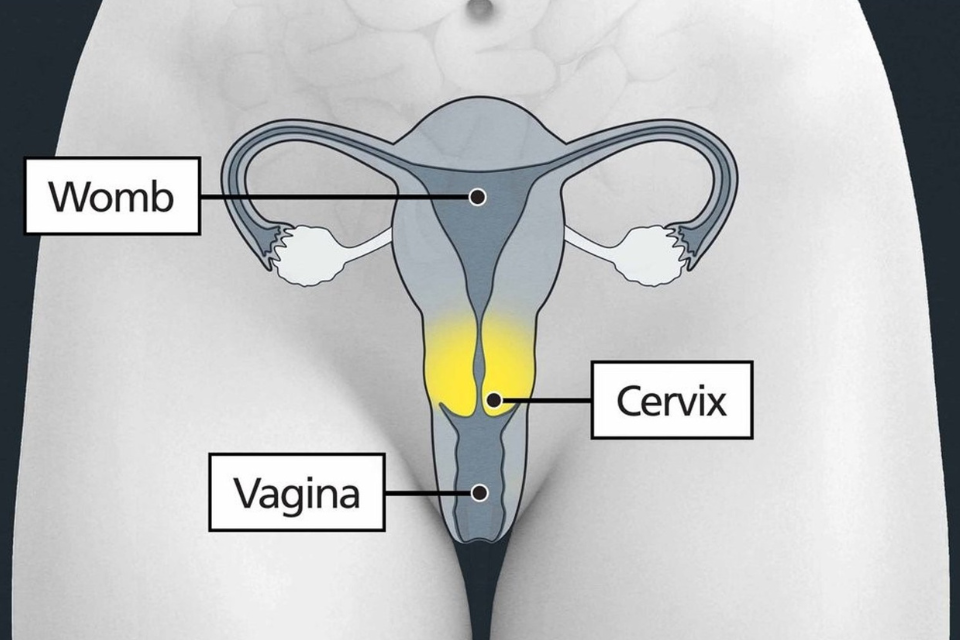
سروکس کی پوزیشن کو ظاہر کرنے والا خاکہ
تقریباً تمام سرویکل کینسر ہیومن پیپی لوما وائرس (HPV) کی بعض شدید خطرے کی حامل اقسام کے انفیکشن کی وجہ سے ہوتے ہیں۔
HPV وائرس کے ایک بہت عام گروپ کا نام ہے۔ زیادہ تر HPV وائرس کم خطرے کے حامل ہوتے ہیں اور کوئی مسائل پیدا نہیں کرتے۔
HPV وائرس آسانی سے پھیلتے ہیں۔ آپ کسی بھی قسم کے جنسی رابطے سے HPV حاصل کر سکتے ہیں، بشمول:
-
بیرونی اعضاء تناسل کی جگہ پر جلد سے جلد کا کوئی بھی رابطہ
-
فرج، مقعد یا منہ کے ذریعےجنسی فعل
-
سیکس ٹوائز (جنسی تسکین دینے والی اشیاء) کا اشتراک کرنا
آپ میں HPV منتقل ہو سکتا ہے یہاں تک کہ اگر آپ نے دخول والا جنسی فعل نہیں بھی کیا ہے۔ زیادہ تر لوگ اپنی زندگیوں کے دوران کسی نہ کسی قسم کا HPV حاصل کرتے ہیں۔ اس میں شرم محسوس کرنے یا شرمندہ ہونے کی کوئی بات نہیں ہے۔
آپ میں کئی سالوں سے HPV ہو سکتا ہے یہاں تک کہ اگر آپ جنسی طور پر متحرک نہیں رہے ہیں یا آپ کا کوئی نیا ساتھی نہیں تھا۔ HPV ہمیشہ علامات کا سبب نہیں بنتا، لہذا ہو سکتا ہے کہ آپ کو معلوم نہ ہو کہ آیا آپ میں یہ ہے۔
آپ کا جسم عام طور پر HPV سے چھٹکارا پا لے گا، لیکن اگر زیادہ خطرہ والا HPV آپ کے جسم میں رہتا ہے، تو یہ آپ کے سروکس کے خلیوں (سیلز) میں تبدیلیوں کا سبب بن سکتا ہے۔ اگر ان کا علاج نہ کیا جائے تو یہ تبدیلیاں سرویکل کینسر بن سکتی ہیں۔
اگر آپ میں HPV کی زیادہ خطرے والی قسم نہیں ہے، تو اس بات کا بہت کم امکان ہے کہ آپ کو سرویکل کینسر ہو جائے۔ اس میں یہ بھی شامل ہے کہ اگر پہلے آپ کے سروکس میں خلیے میں خلاف معمول تبدیلیاں ہوئی ہیں۔
4. سرویکل سکریننگ کیسے کام کرتی ہے
سرویکل سکریننگ عام طور پر ایک خاتون نرس یا ڈاکٹر کے ذریعہ کی جاتی ہے۔ جب آپ اپائنٹمنٹ لیتی ہیں تو آپ اس کے لیے کہہ سکتی ہیں، اور آپ کی GP سرجری یا جنسی صحت کا کلینک اس بات کو یقینی بنائے گا کہ صحت کی دیکھ بھال کرنے والی کوئی خاتون ماہر دستیاب ہو۔
وہ لیبارٹری میں جانچ کے لیے ایک نرم برش کے ساتھ آپ کے سروکس سے خلیات کا نمونہ لیں گی۔ اس کے بعد زیادہ تر لوگوں کو مزید ٹیسٹ کی ضرورت نہیں پڑے گی۔
اگر ہمیں آپ کے نمونے میں زیادہ خطرہ والا HPV ملتا ہے، تو ہم خلیات میں کسی خلاف معمول تبدیلی کی بھی جانچ کرتے ہیں۔ اس سے سرویکل سکریننگ کے نتائج کو زیادہ درست بنانے میں مدد ملتی ہے۔
اگر ہمیں تبدیلیاں ملتی ہیں، تو آپ کے سروکس کو مزید قریب سے دیکھنے کے لیے آپ کو ایک مختلف ٹیسٹ کی ضرورت ہو سکتی ہے جسے کولپوسکپی (ایک خصوصی آلے کے ساتھ سروکس کا طبی معائنہ) کہتے ہیں۔ اگر آپ کو اس کی ضرورت ہوئی تو ہم اس پر بات کرنے کے لیے آپ کو ایک اپائنٹمنٹ کی پیشکش کریں گے۔
5. آپ کی اپائنٹمنٹ پر
نرس یا ڈاکٹر آپ کو وضاحت کریں گے کہ آپ کی سکریننگ کے ہر مرحلے پر کیا توقع کرنی چاہیے:
-
آپ کو کمر سے نیچے کپڑے اتارنے کے لیے تنہائی دستیاب ہوگی۔ ہو سکتا ہے کہ آپ کوئی ایسا لباس پہننا چاہیں جسے آپ پہنے ہوئے رہ سکتی ہیں، جیسے لمبا جمپر، ڈریس یا سکرٹ۔
-
آپ کی سکریننگ کے دوران اپنی کمر کے حصے پر رکھنے کے لیے آپ کو ایک کاغذ کی شیٹ یا تولیہ دیا جائے گا۔
-
آپ عام طور پر لیٹ جائیں گی، آپ کی ٹانگیں مڑی ہوئی ہوں گی، پاؤں اکٹھے ہوں گے اور گھٹنے الگ الگ ہوں گے۔ آپ کسی مختلف پوزیشن میں رہنے کے لیے کہہ سکتی ہیں، جیسے کہ اپنے پہلو پر۔ بعض اوقات، آپ کو ٹیسٹ کے دوران پوزیشن تبدیل کرنے کی ضرورت پڑ سکتی ہے۔
-
نرس یا ڈاکٹر نرمی سے آپ کی فرج میں ایک ہموار، ٹیوب کی شکل کا آلہ ڈالیں گے جسے سپیکیولم کہتے ہیں۔ وہ کسی بھی تکلیف کو کم کرنے میں مدد کے لیے تھوڑی مقدار میں چکنا کرنے والا مادہ (لُبریکینٹ) استعمال کر سکتے ہیں۔ آپ ایک چھوٹے سپیکیولم کے لیے کہہ سکتی ہیں۔ آپ پہلے خود سپیکیولم داخل کرنے کے لیے بھی کہہ سکتی ہیں۔
-
وہ آپ کے سروکس کو دیکھنے کے لیے سپیکیولم کو کھولیں گے۔ ایک نرم برش کا استعمال کرتے ہوئے، وہ آپ کے سروکس سے خلیوں کا ایک چھوٹا نمونہ لیں گے۔ آپ کو کچھ تکلیف محسوس ہو سکتی ہے۔ آپ پرسکون ہونے میں مدد کے لیے سانس لینے کی ورزشیں کر سکتی ہیں۔
-
وہ سپیکیولم کو بند کر کے نکال لیں گے اور آپ کو کپڑے پہننے کے لیے چھوڑ دیں گے۔ وہ کسی بھی چکنا کرنے والے مادے کو صاف کرنے کے لیے آپ کو ٹشوز دے سکتے ہیں۔
سرویکل سکریننگ ٹیسٹ میں 5 منٹ سے بھی کم وقت لگنا چاہیے۔ پوری اپائنٹمنٹ میں تقریباً 10 منٹ لگنے چاہیں۔
نرس یا ڈاکٹر آپ کو مدد دینے کے لیے تربیت یافتہ ہوں گے۔ آپ اپنے ساتھ کسی کو لا بھی سکتے ہیں، جیسے کہ کوئی دوست، رشتہ دار، پارٹنر (شریک حیات) یا سپورٹ ورکر۔ وہ آپ کی اپائنٹمنٹ کے دوران آپ کے ساتھ کمرے میں رہ سکتے ہیں۔
اگر آپ کو اپنی سکریننگ سے پہلے اپنے مثانے کو خالی کرنے کی ضرورت ہے، تو نرس یا ڈاکٹر کو بتائیں۔ آپ مزید آرام دہ محسوس کرنے میں مدد کے لیے ایڈجسٹمنٹس (تبدیلیوں) کے لیے کہہ سکتی ہیں اور اگر آپ کو کوئی درد محسوس ہوتا ہے تو آپ کو کہنا چاہیے۔
آپ NHS.UK پر سرویکل سکریننگ کی ویڈیو دیکھ سکتی ہیں۔ یہ جسم کے اندر کا ایک واضح منظر دکھاتا ہے، اور اس بات کی وضاحت کرتا ہے کہ ٹیسٹ کے دوران کیا ہوتا ہے۔
6. عملی اشارے اور معاونت
آپ کو اپنی سرویکل سکریننگ میں شرکت کے لیے ہو سکتا ہے کہ مدد کی ضرورت ہو ۔ جب آپ بکنگ کرتے ہیں، تو اپنی GP سرجری یا جنسی صحت کے کلینک کو بتائیں اگر آپ کو کسی مناسب ایڈجسٹمنٹس کی ضرورت ہے، جیسے:
-
ایک طویل یا دوہری اپائنٹمنٹ
-
دیگر زبانوں یا فارمیٹس میں معلومات یا ایک ترجمان
-
آپ کے ساتھ کمرے میں ایک محافظ (شیپرن) (عملے کا ایک اور تربیت یافتہ رکن)
-
کسی قابل اعتماد ڈاکٹر یا نرس کے ساتھ اپائنٹمنٹ جس کے ساتھ آپ کے پہلے سے اچھے تعلقات ہیں
آپ کو چاہیے کہ:
-
اپنی سکریننگ اُس وقت کے لیے بُک کریں جب آپ کو ماہواری نہیں ہو رہی - اس میں آپ کے خون آنے سے پہلے یا بعد میں 2 دن شامل ہیں
-
فرج سے خلاف معمول اخراج یا پیڑو کے (پیلوک) انفیکشن کے کسی بھی علاج کے بعد تک انتظار کریں
-
اگر آپ حاملہ ہیں یا ہوسکتی ہیں تو انہیں بتائیں، کیونکہ ہو سکتا ہے کہ آپ کو اپنی سکریننگ میں تاخیر کرنی پڑے
زیادہ تر لوگوں کو سرویکل سکریننگ سے پہلے 2 دن کے لیے فرج کی ادویات، چکنا کرنے والے مادوں اور کریموں سے پرہیز کرنی چاہیے۔ تاہم، اگر آپ کو لگتا ہے کہ فرج کی خشکی کی وجہ سے آپ کی اپائنٹمنٹ زیادہ مشکل ہو سکتی ہے، تو وہ آپ کی سکریننگ سے پہلے فرج ایسٹروجن کریم یا پیسری (رحم کو سہارا دینے یا مانع حمل کے طور پر فرج میں داخل کیا جانے والا آلہ) تجویز کر سکتے ہیں۔
کچھ لوگ سرویکل سکریننگ کے بارے میں قابل فہم طور پر بے چینی محسوس کرتے ہیں۔ یہ دماغی صحت کی حالت، ماضی کے تکلیف دہ تجربات، جنسی زیادتی یا گھریلو تشدد کی وجہ سے ہو سکتا ہے۔ آپ کو اپنی سرویکل سکریننگ پر کنٹرول حاصل ہے اور کسی بھی وقت رکنے کے لیے کہہ سکتی ہیں۔ آپ GOV.UK پر ان لوگوں کے لیے رہنمائی جنہیں شرکت کرنا مشکل لگتا ہےپڑھ سکتی ہیں ۔
7. سرویکل سکریننگ کے نتائج
نرس یا ڈاکٹر آپ کو بتائیں گے کہ آپ کب اپنے نتائج کی توقع کر سکتی ہیں۔ 3 ممکنہ نتائج ہیں:
-
HPV منفی
-
HPV مثبت، کوئی خلاف معمول خلیات نہیں ہیں
-
HPV مثبت اور خلاف معمول خلیات
بعض اوقات ہم آپ کے نمونے سے نتیجہ حاصل نہیں کر سکتے۔ اگر ایسا ہوتا ہے، تو ہم آپ کو 3 ماہ بعد ایک اور سرویکل سکریننگ کے لیے بلائیں گے۔ اس کا مطلب یہ نہیں ہے کہ کچھ غلط ہے۔
7.1 HPV منفی
زیادہ تر لوگ (تقریباً 100 میں سے 87) یہ نتیجہ حاصل کرتے ہیں۔
اس کا مطلب ہے کہ ہمیں آپ کے نمونے میں زیادہ خطرے والا HPV نہیں ملا۔
آپ کو سرویکل کینسر ہونے کا خطرہ بہت کم ہے۔ ہمیں آپ کے سروکس میں خلیے کی خلاف معمول تبدیلیوں کے لیے آپ کا نمونہ چیک کرنے کی ضرورت نہیں ہے۔
ہم عام طور پر آپ کو 5 سال بعد دوبارہ سکریننگ کے لیے بلائیں گے۔ پچھلے ٹیسٹ کے نتائج کی بنیاد پر کچھ لوگوں کو جلد بلایا جا سکتا ہے۔ آپ کے نتائج کا خط اس کی تصدیق کرے گا۔
7.2 HPV مثبت، کوئی خلاف معمول خلیات نہیں ہیں
100 میں سے تقریباً 9 لوگوں کو یہ نتیجہ ملتا ہے۔
اس کا مطلب ہے کہ ہم نے آپ کے نمونے میں زیادہ خطرے والا HPV پایا، لیکن خلیے میں کوئی خلاف معمول تبدیلیاں نہیں تھیں۔
ہم آپ کو 1 سال بعد دوبارہ سکریننگ کے لیے بلائیں گے۔ ہم آپ کو معمول کی نسبت جلد آنے کو کہتے ہیں تاکہ ہم یہ جانچ کر سکیں کہ کیا آپ کے جسم نے زیادہ خطرے والے HPV سے چھٹکارا پا لیا ہے، جو کہ زیادہ تر معاملات میں ہوتا ہے۔
اگر آپ میں ابھی بھی زیادہ خطرے والا HPV ہے لیکن سیل میں کوئی خلاف معمول تبدیلیاں نہیں ہیں تو ہم آپ کو 1 سال بعد دوبارہ سکریننگ کے لیے بلائیں گے۔ اگر 2 سال کے بعد بھی آپ میں زیادہ خطرے والا HPV ہے، تو ہم آپ کے سروکس کو مزید قریب سے دیکھنے کے لیے آپ کو کولپوسکپی کے لیے بلائیں گے۔
7.3 HPV مثبت اور خلاف معمول خلیات
100 میں سے تقریباً 4 لوگوں کا یہ نتیجہ ہوتا ہے۔
اس کا مطلب ہے کہ ہم نے آپ کے نمونے میں زیادہ خطرے والا HPV پایا اور آپ کے سروکس کے خلیات میں خلاف معمول تبدیلیاں پائی ہیں۔ آپ کے نتائج کا خط اس کی مزید تفصیل سے وضاحت کرے گا۔
ہم آپ کو کولپوسکپی کے لیے بھیجیں گے۔ یہ سرویکل سکریننگ کی طرح ہے، لیکن یہ ہسپتال میں کی جاتی ہے۔ ایک ماہر نرس یا ڈاکٹر میگنفائنگ لینز (اشیاء کی جسامت کو بڑھا کر دکھانے والا عدسہ) کا استعمال کرتے ہوئے آپ کے سروکس کو دیکھیں گے۔ اسے کولپوسکوپ کہتے ہیں اور یہ جسم سے باہر رہتا ہے۔ اگر ضرورت ہو تو وہ ٹشو (ریشئہ) کا ایک چھوٹا نمونہ لے سکتے ہیں جسے بائی آپسی کہتے ہیں۔ آپ NHS.UK پر کولپوسکپی کروانے کے بارے میں مزید پڑھ سکتی ہیں۔
زیادہ تر لوگ جن کی کولپوسکپی ہوتی ہے اُنھیں سرویکل کینسر نہیں ہوتا۔
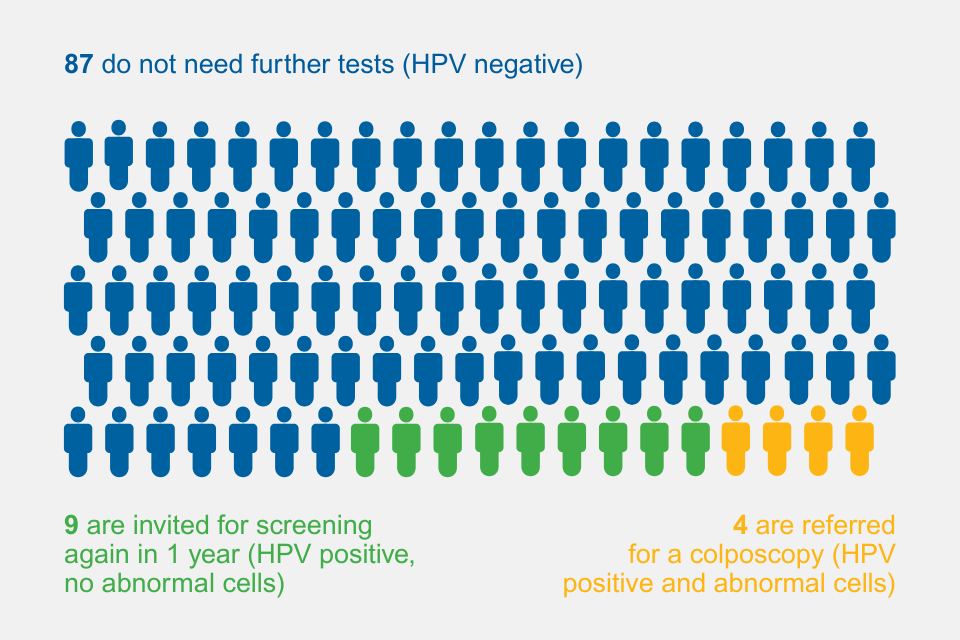
ہر 100 لوگوں کے نتائج جن کی سرویکل سکریننگ ہوتی ہے۔
NHS آپ کا نتیجہ ایک قومی ڈیٹا بیس (کمپیوٹر میں محفوظ کیا گیا ذخیرہ معلومات) میں ریکارڈ کرتا ہے۔ اس کا مطلب ہے کہ ہم آپ کی باقاعدگی سے کی جانے سکریننگ کے نتائج کا موازنہ کر سکتے ہیں۔ ہم آپ کا نمونہ 10 سال تک رکھیں گے۔
8. سرویکل سکریننگ کے ممکنہ خطرات
کوئی بھی سکریننگ ٹیسٹ 100% قابل اعتماد نہیں ہوتا ہے۔
سرویکل سکریننگ میں، اس کی وجہ یہ ہے کہ:
-
HPV انفیکشن یا خلاف معمول خلیات کبھی کبھی چھوٹ سکتے ہیں (ایک ‘غلط منفی’ نتیجہ)
-
اس بات کا تھوڑا سا امکان ہے کہ نتیجہ یہ کہے کہ خلاف معمول خلیات پائے جاتے ہیں جبکہ سروکس نارمل ہو (ایک ‘غلط مثبت’ نتیجہ)
-
سکریننگ ٹیسٹوں کے درمیان خلاف معمول خلیات کے نشوونما پانے اور کینسر میں تبدیل ہونے کا تھوڑا سا خطرہ ہے
سرویکل سکریننگ تولیدی نظام کے دیگر کینسرز جیسا کہ بیضہ دانی (اووری)، رحم، فرج کے بیرونی حصے یا فرج کے کینسر کی جانچ نہیں کرتی ہے۔ اگر آپ کو کوئی تشویشات ہیں تو جی پی سے رابطہ کرنے میں دیر نہ کریں۔
8.1 کولپوسکپی کروانے کے ممکنہ خطرات
زیادہ تر لوگوں کو کولپوسکپی کے لیے بھیجنے کی ضرورت نہیں ہوگی اور انہیں خلاف معمول خلیات کو ہٹانے کی ضرورت نہیں ہوگی۔ اگر آپ کو واقعی خلیات کو ہٹانے کی ضرورت ہے، تو خون بہنے اور انفیکشن کا تھوڑا سا خطرہ ہے۔ اگر آپ کو کولپوسکپی کی ضرورت ہے تو آپ کو فیصلہ کرنے میں مدد دینے کے لیے مزید معلومات حاصل ہوں گی۔
9. سرویکل کینسر کی علامات
سرویکل کینسر کی علامات میں مندرجہ ذیل شامل ہو سکتی ہیں:
-
فرج سے خون بہنا جو آپ کے لیے خلاف معمول ہو
-
جنسی فعل کے دوران یا اس کے بعد، آپ کی ماہواریوں کے درمیان یا ماہواری کے بند ہونے کے بعد (جب آپ کی ماہواری 12 ماہ یا اس سے زیادہ عرصے کے لیے رک گئی ہو) خون بہنا
-
معمول سے زیادہ بھاری ماہواری کا ہونا
-
آپ کے فرج سے خارج ہونے والے مادہ میں تبدیلیاں
-
جنسی فعل کے دوران درد
-
آپ کی کمر کے نچلے حصے میں، آپ کے کولہے کی ہڈیوں کے درمیان، یا آپ کے پیٹ کے نچلے حصے میں درد
یہ علامات بہت عام ہیں اور ان کی بہت سی وجوہات ہو سکتی ہیں، لیکن یہ ضروری ہے کہ ان کا جی پی سے معائنہ کرایا جائے۔ اگر اس کی وجہ کینسر ہے، تو اس کے جلد پتہ چلنے کا مطلب ہے کہ علاج کے زیادہ موثر ہونے کا امکان ہے۔
اگر آپ کو کوئی اور بیماری لاحق ہے، جیسے فائبرائڈز یا اینڈومیٹریوسس تو اگر آپ کی علامات بدل جاتی ہیں، بدتر ہو جاتی ہیں یا آپ کے لیے معمول کے مطابق محسوس نہیں ہوتیں تو جی پی سے ملیں۔
10. کس کو سرویکل کینسر ہونے کا زیادہ امکان ہوتا ہے
سرویکل کینسر زیادہ تر خواتین اور ان لوگوں کو متاثر کرتا ہے جن میں سروکس ہوتا ہے اور اُن کی عمر 45 سال سے کم ہوتی ہے، لیکن یہ کسی بھی عمر میں ہو سکتا ہے۔
آپ کو سرویکل کینسر ہونے کا زیادہ امکان ہوسکتا ہے اگر:
-
آپ کی عمر 45 سال سے کم ہے - سرویکل کینسر کم عمر والوں میں زیادہ عام ہے
-
آپ کا مدافعتی نظام کمزور ہے، مثال کے طور پر اگر آپ کو HIV یا AIDS ہے۔
-
آپ نے بہت سے بچوں کو جنم دیا ہے یا کم عمری میں بچے ہوئے تھے (17 سال سے کم عمر)
-
جب آپ کی والدہ آپ کے ساتھ حاملہ تھیں تو اُس دوران اُس نے ہارمونل دوائی ڈائی ایتھائل سٹل بیسٹرول (diethylstilbestrol) لی تھی
-
آپ کو ماضی میں فرج، فرج کے بیرونی حصے، گردے یا مثانے کا کینسر ہوا ہے۔
-
آپ تمباکو نوشی کرتی ہیں
-
آپ نے مانع حمل گولی 5 سال سے زیادہ عرصے کے لیے لی ہے - اس سے آپ کے خطرے میں صرف تھوڑا سا اضافہ ہوتا ہے
آپ کنڈوم استعمال کرکے، تمباکو نوشی چھوڑ کر اور متوازن غذا کھا کر سرویکل کینسر ہونے کے امکانات کو کم کر سکتی ہیں۔
اگر آپ نے اپنے رحم اور سروکس کو ہٹانے کے لیے سرجری کروائی ہے تو آپ کو سرویکل کینسر نہیں ہو سکتا۔
11. سرویکل کینسر اور HPV ویکسین
HPV ویکسینHPV وائرس کے خلاف حفاظت میں مدددیتی ہے، جو زیادہ تر سرویکل کینسرز کا سبب بنتا ہے۔
یہ 12 سے 13 سال کی عمر کے بچوں اور HPV سے زیادہ خطرہ والے لوگوں کے لیے تجویز کیا جاتا ہے۔ اگر آپ اہل تھیں لیکن جب آپ کی عمر 12 یا 13 سال کی تھی تو آپ ویکسینیشن کروانے سے رہ گئ تھیں تو اپنی GP سرجری سے رابطہ کریں۔
سرویکل سکریننگ کی اپائنٹمنٹس پر حاضر ہونا ابھی بھی ضروری ہے، چاہے آپ کو HPV کے خلاف ویکسین لگائی گئی ہو۔ یہ آپ کو HPV کی تمام اقسام سے محفوظ نہیں رکھتی، اس لیے آپ کو سرویکل کینسر ہونے کا ابھی بھی تھوڑا سا امکان ہے۔
سرویکل سکریننگ اور HPV ویکسینیشن سرویکل کینسر سے بہترین تحفظ فراہم کرتی ہیں۔
12. طبی تجربات (کلینیکل ٹرائلز)
ہو سکتا ہے کہ آپ سے پوچھا جائے کہ کیا آپ طبی تجربے میں حصہ لینا چاہتی ہیں۔ یہ طبی تحقیقی مطالعات ہیں۔ کوئی بھی تجربہ جس کی آپ کو پیشکش کی جاتی ہے اُس میں بہترین قسم کے سکریننگ ٹیسٹس یا علاج معالجوں کے بارے میں معلومات اکٹھی کی جائیں گی تاکہ ہم مستقبل میں خدمات کو بہتر بنا سکیں۔ آپ انتخاب کر سکتی ہیں کہ آیا آپ حصہ لیں یا نہیں۔
13. مزید معلومات اور معاونت
سرویکل سکریننگ کے بارے میں مشورہ کے لیے، آپ اپنی GP سرجری یا جنسی صحت کے کلینک سے رابطہ کر سکتی ہیں۔
یہ معلومات دیگر زبانوں سمیت متبادل فارمیٹس میں دستیاب ہیں۔ یہ آسانی سے پڑھی جانے والی صورت میں بھی دستیاب ہے۔
کسی اور فارمیٹ کی درخواست کرنے کے لیے، آپ 33 22 311 0300 پر فون کر سکتی ہیں یا england.contactus@nhs.net پر ای میل کر سکتے ہیں۔
آپ یہ بھی کر سکتی ہیں:
-
ملاحظہ کریں سرویکل سکریننگ پر مزید معلومات
-
ان لوگوں کے لیے ہماری رہنمائی جن کو شرکت کرنا مشکل لگتا ہے پڑھیں
-
NHS سکریننگ پروگراموں کے بارے میں ٹرانسجینڈر اور نان بائنری لوگوں کے لیے معلوماتپڑھیں
The Eve Appeal ایک گائناکالوجیکل کینسر چیریٹی ہے۔ وہ سرویکل سکریننگ پر مفت اور رازدارانہ مشورہ پیش کرتے ہیں۔ آپ nurse@eveappeal.org.uk پر ای میل بھیج سکتی ہیں یا 0019 802 0808 پر ٹیلیفون کر سکتی ہیں۔
معلوم کریں کہ کس طرح سکریننگ سے آپٹ آؤٹ (اپنی مرضی سے شامل نہ ہونے کا فیصلہ کرنا) کیا جائے۔
