Screening auf Gebärmutterhalskrebs: Merkblatt für Frauen, die ein Screening in Erwägung ziehen (German)
Aktualisiert 12 November 2025
Applies to England
Es ist Ihre Entscheidung, ob Sie am Screening auf Gebärmutterhalskrebs teilnehmen möchten. Dieses Merkblatt soll Ihnen bei der Entscheidung helfen. Früher wurde das Screening auf Gebärmutterhalskrebs als „Abstrich“ bezeichnet.
Warum der NHS ein Screening auf Gebärmutterhalskrebs anbietet
Wir bieten ein Screening auf Gebärmutterhalskrebs an, um die Gesundheit Ihres Gebärmutterhalses zu überprüfen und Gebärmutterhalskrebs vorzubeugen. Wir suchen dabei nach humanen Papillomaviren (HPV), die ein hohes Risiko darstellen (Hochrisiko-HPV). Dies liegt daran, dass diese Viren abnorme Veränderungen verursachen können, die zu Gebärmutterhalskrebs führen können.
Durch die frühzeitige Erkennung und Behandlung von Veränderungen können die meisten Fälle von Gebärmutterhalskrebs verhindert werden. Gebärmutterhalskrebs betrifft vor allem Frauen und Personen mit Gebärmutterhals unter 45 Jahren, aber abnormale Veränderungen können in jedem Alter auftreten.
Das Screening auf Gebärmutterhalskrebs rettet im Vereinigten Königreich jedes Jahr Tausende von Leben.
Ein regelmäßiges Screening auf Gebärmutterhalskrebs ist wichtig. Sie können auch dann an Gebärmutterhalskrebs erkranken, wenn Sie:
- gegen HPV geimpft wurden
- nur einen Sexualpartner gehabt haben
- keinen penetrativen Geschlechtsverkehr gehabt haben
- schon lange mit demselben Sexualpartner zusammen sind oder seit vielen Jahren nicht mehr sexuell aktiv waren
- lesbisch oder bisexuell sind
- ein Transmann oder eine nicht-binäre Person mit einem Gebärmutterhals sind
- eine subtotale (partielle) Hysterektomie hatten, bei der Ihr Gebärmutterhals nicht entfernt wurde
Wenn Sie eine totale Hysterektomie hatten, haben Sie keine Gebärmutter und keinen Gebärmutterhals mehr. Das bedeutet, dass Sie kein Screening auf Gebärmutterhalskrebs benötigen.
Wen wir zum Screening auf Gebärmutterhalskrebs einladen
Wir laden Frauen im Alter von 25 bis 64 Jahren routinemäßig alle 5 Jahre ein. Die meisten Gebärmutterhalskrebserkrankungen entstehen in diesem Alter.
Wir erhalten Ihre Kontaktangaben von Ihrer Hausarztpraxis. Bitte vergewissern Sie sich, dass man dort die Ihre richtigen Angaben hat, einschließlich:
- Name
- Geburtsdatum
- Adresse
- Handynummer
- E-Mail-Adresse
Mit Ihrer Einladung erhalten Sie Informationen zur Vereinbarung eines Termins zum Screening auf Gebärmutterhalskrebs. Sie können einen Termin vereinbaren, sobald Sie die Einladung erhalten haben.
Transmänner und nicht-binäre Personen mit Gebärmutterhals haben ebenfalls Anspruch auf ein Screening auf Gebärmutterhalskrebs. Wie Sie dazu eingeladen werden, hängt davon ab, wie Ihr Geschlecht in Ihrer Patientenakte beim Hausarzt vermerkt ist:
- Wenn Sie als weiblich eingetragen sind, erhalten Sie automatisch Einladungen.
- Wenn nicht, können Sie sich anmelden, um regelmäßige Einladungen zu erhalten. Wenden Sie sich dazu an einen Anbieter von Screenings auf Gebärmutterhalskrebs, z. B. an Ihren Hausarzt, eine Klinik für sexuelle Gesundheit oder ein Transgenderzentrum.
Wenn Sie sich im Zweifelsfall an Ihren Hausarzt. Hier finden Sie weitere Informationen zum Screening für trans und nicht-binäre Menschen.
Gebärmutterhalskrebs und HPV
Gebärmutterhalskrebs ist eine Krebsart, die überall im Gebärmutterhals vorkommen kann.
Der Gebärmutterhals verbindet die Gebärmutter mit der Scheide (Vagina). Er wird manchmal auch als „Zervix“ bezeichnet und ist Teil des Fortpflanzungssystems.
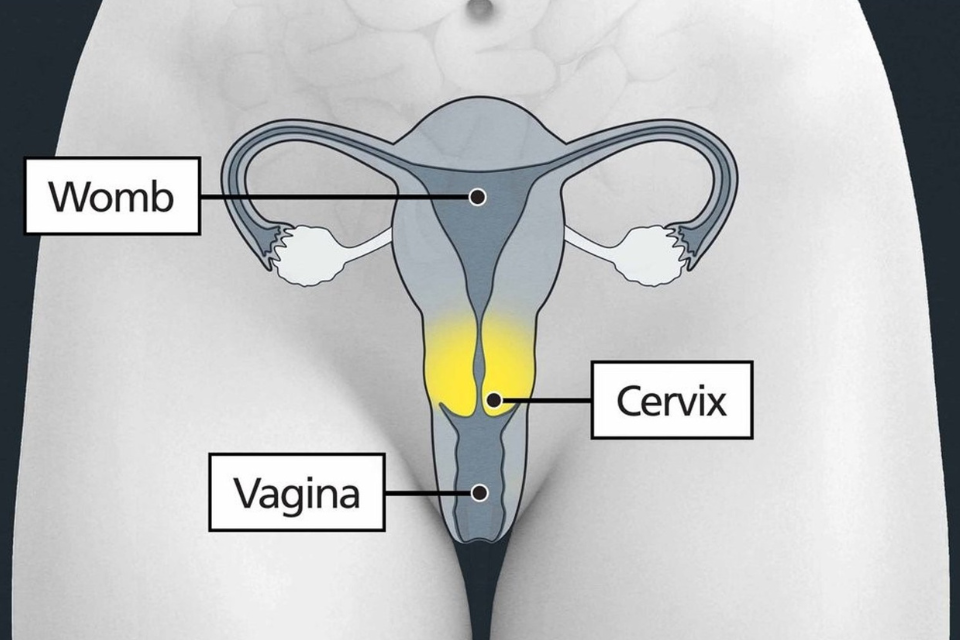
Schematische Darstellung der Lage des Gebärmutterhalses
Fast alle Fälle von Gebärmutterhalskrebs werden durch eine Infektion mit bestimmten Hochrisiko-Typen des humanen Papillomavirus (HPV) verursacht.
HPV ist der Name für eine sehr häufige Gruppe von Viren. Die meisten HPV-Viren stellen ein geringes Risiko dar und verursachen keine Probleme.
HPV-Viren verbreiten sich leicht. Sie können sich bei jeder Art von sexuellem Kontakt mit HPV infizieren, darunter:
- jede Art von Hautkontakt im Genitalbereich
- Vaginal-, Anal- oder Oralverkehr
- gemeinsame Nutzung von Sexspielzeug
Sie können sich mit HPV infizieren, auch wenn Sie keinen penetrativen Geschlechtsverkehr hatten. Die meisten Menschen infizieren sich im Laufe ihres Lebens mindestens einmal mit HPV. Das ist nichts, wofür man sich schämen oder was einem peinlich sein muss.
Sie können HPV viele Jahre lang haben, auch wenn Sie nicht sexuell aktiv waren oder keinen neuen Partner hatten. HPV verursacht nicht immer Beschwerden, sodass Sie möglicherweise nicht wissen, dass Sie es haben.
Normalerweise wird Ihr Körper HPV wieder los, aber wenn ein Hochrisiko-HPV-Typ in Ihrem Körper verbleibt, kann dies Veränderungen an den Zellen Ihres Gebärmutterhalses verursachen. Diese Veränderungen können sich zu Gebärmutterhalskrebs entwickeln, wenn sie unbehandelt bleiben.
Wenn Sie keinen Hochrisiko-HPV-Typ haben, ist es sehr unwahrscheinlich, dass Sie Gebärmutterhalskrebs bekommen. Das gilt auch, wenn Sie schon einmal abnorme Zellveränderungen am Gebärmutterhals hatten.
So funktioniert das Screening auf Gebärmutterhalskrebs
Das Screening auf Gebärmutterhalskrebs wird normalerweise von einer Krankenschwester oder einer Ärztin durchgeführt. Sie können dies bei der Terminvereinbarung angeben, und Ihre Hausarztpraxis oder Klinik für sexuelle Gesundheit wird dafür sorgen, dass eine weibliche medizinische Fachkraft verfügbar ist.
Mit einer weichen Bürste wird eine Zellprobe vom Gebärmutterhals entnommen, die im Labor untersucht wird. Danach sind in den meisten Fällen keine weiteren Untersuchungen erforderlich.
Wenn wir in Ihrer Probe Hochrisiko-HPV finden, prüfen wir auch, ob die Zellen abnorme Veränderungen aufweisen. Dies trägt dazu bei, die Ergebnisse des Screenings auf Gebärmutterhalskrebs genauer zu machen.
Wenn wir Veränderungen feststellen, benötigen Sie möglicherweise eine weitere Untersuchung, eine sogenannte Kolposkopie, um Ihren Gebärmutterhals genauer zu untersuchen. Bei Bedarf vereinbaren wir gern einen Termin mit Ihnen, um dies zu besprechen.
Bei Ihrem Termin
Die Krankenschwester oder die Ärztin wird Ihnen erklären, was Sie bei jedem Schritt Ihrer Untersuchung erwartet:
- In einer Kabine entkleiden Sie Ihren Unterleib für die gynäkologische Untersuchung Tragen Sie etwas, das Sie anbehalten können, z. B. einen langen Pullover, ein Kleid oder einen Rock.
- Sie erhalten ein Papiertuch oder Handtuch, das Sie während der Untersuchung über Ihren Bauch legen können.
- In der Regel liegen Sie auf dem Rücken mit angewinkelten Beinen, Füße zusammen und Knie auseinander. Sie können darum bitten, eine andere Position einzunehmen, beispielsweise die Seitenlage. Manchmal müssen Sie während der Untersuchung die Position wechseln.
- Die Krankenschwester oder die Ärztin führt vorsichtig ein glattes, röhrenförmiges Instrument, das so genannte Spekulum, in Ihre Scheide ein. Eventuell wird eine kleine Menge Gleitmittel aufgetragen, um eventuelle Beschwerden zu lindern. Sie können um ein kleineres Spekulum bitten. Sie können auch darum bitten, das Spekulum anfangs selbst einzuführen.
- Die medizinische Fachkraft entfaltet das Spekulum, um Ihren Gebärmutterhals betrachten zu können. Mit einer weichen Bürste wird eine kleine Zellprobe von Ihrem Gebärmutterhals entnommen. Es kann sein, dass Sie dies als etwas unangenehm empfinden. Sie können Atemübungen machen, um sich zu entspannen.
- Die Krankenschwester oder die Ärztin schließt und entfernt das Spekulum und Sie können sich wieder anziehen. Sie erhalten Papiertücher, um das Gleitmittel zu entfernen.
Die Untersuchung selbst sollte weniger als 5 Minuten dauern. Der gesamte Termin sollte etwa 10 Minuten dauern.
Die Krankenschwester bzw. die Ärztin ist dafür ausgebildet, Sie zu unterstützen. Sie können auch jemanden zur Unterstützung mitbringen, z. B. eine:n Freund:in, eine:n Verwandte:n oder eine Betreuungsperson. Diese Person kann während Ihres Termins im Raum anwesend sein.
Wenn Sie vor der Untersuchung Ihre Blase entleeren müssen, sagen Sie der Schwester oder der Ärztin Bescheid. Sie können darum bitten, dass Anpassungen vorgenommen werden, damit Sie sich wohler fühlen, und Sie sollten Bescheid sagen, wenn Sie Schmerzen haben.
Sie können sich ein Video eines Screenings auf Gebärmutterhalskrebs auf NHS.UK ansehen. Es zeigt eine schematische Darstellung des Körperinneren und erklärt, was während der Untersuchung geschieht.
Praktische Hinweise und Unterstützung
Möglicherweise benötigen Sie Unterstützung, um am Screening auf Gebärmutterhalskrebs teilzunehmen. Teilen Sie Ihrer Hausarztpraxis oder Klinik für sexuelle Gesundheit bei der Terminvereinbarung mit, wenn Sie angemessene Anpassungen benötigen, wie zum Beispiel:
- einen etwas längeren oder doppelt so langen Termin
- Informationen in anderen Sprachen oder Formaten oder einen Dolmetscher
- eine Aufsichtsperson im Raum (ein weiteres geschultes Mitglied des Personals)
- einen Termin bei einer Ärztin oder einer Krankenschwester, zu der Sie bereits ein gutes Vertrauensverhältnis haben
Sie sollten Folgendes tun:
- Buchen Sie Ihren Termin für die Untersuchung für einen Zeitpunkt, an dem Sie nicht Ihre Periode haben – dies schließt die 2 Tage vor und nach Ihrer Monatsblutung ein
- Warten Sie bis zum Ende einer Behandlung von ungewöhnlichem Ausfluss oder einer Unterleibsinfektion
- Informieren Sie das Personal, wenn Sie schwanger sind oder sein könnten, da die Untersuchung möglicherweise verschoben werden muss
Die meisten Menschen sollten ab zwei Tage vor der Untersuchung auf vaginal anzuwendende Medikamente, Gleitmittel und Cremes verzichten. Wenn Sie jedoch glauben, dass Ihre Untersuchung aufgrund von Scheindentrockenheit schwieriger sein könnte, kann Ihre Ärztin Ihnen vor der Untersuchung eine vaginale Östrogencreme oder ein Vaginalzäpfchen verschreiben.
Manchen Menschen bereitet der Gedanke an das Screening auf Gebärmutterhalskrebs verständlicherweise ein gewisses Unbehagen. Dies kann auf eine psychische Erkrankung, traumatische Erfahrungen in der Vergangenheit, sexuellen Missbrauch oder häusliche Gewalt zurückzuführen sein. Sie haben die Kontrolle darüber, was bei Ihrem Screening auf Gebärmutterhalskrebs passiert, und können zu einem beliebigen Zeitpunkt darum bitten, die Untersuchung zu beenden. Sie können dazu unseren Leitfaden für Personen, denen die Teilnahme schwerfällt auf GOV.UK lesen.
Ergebnisse des Screenings auf Gebärmutterhalskrebs
Die Schwester oder die Ärztin teilt Ihnen mit, wann Sie die Ergebnisse erwarten können. Es gibt 3 mögliche Ergebnisse:
- HPV-Test negativ
- HPV-Test positiv, keine abnormen Zellen
- HPV-Test positiv und abnorme Zellen
Manchmal können wir aus Ihrer Probe kein Ergebnis erhalten. In diesem Fall laden wir Sie in 3 Monaten zu einem weiteren Screening auf Gebärmutterhalskrebs ein. Das bedeutet nicht, dass etwas nicht in Ordnung ist.
HPV-Test negativ
Die meisten Menschen (ca. 87 von 100) erhalten dieses Ergebnis.
Das bedeutet, dass wir in Ihrer Probe kein Hochrisiko-HPV gefunden haben.
Ihr Risiko, an Gebärmutterhalskrebs zu erkranken, ist sehr gering. Wir müssen Ihre Probe nicht auf abnorme Zellveränderungen am Gebärmutterhals untersuchen.
Normalerweise laden wir Sie in 5 Jahren erneut zum Screening ein. Manche Menschen werden möglicherweise aufgrund früherer Testergebnisse bereits früher eingeladen. Ihr Ergebnisschreiben wird dies bestätigen.
HPV-Test positiv, keine abnormen Zellen
Ca. 9 von 100 Menschen erhalten dieses Ergebnis.
Das bedeutet, dass wir in Ihrer Probe Hochrisiko-HPV gefunden haben, aber keine abnormen Zellveränderungen.
Wir laden Sie in 1 Jahr erneut zum Screening ein. Wir bitten Sie, früher als üblich zu kommen, damit wir überprüfen können, ob Ihr Körper das Hochrisiko-HPV abgewehrt hat, was in den meisten Fällen der Fall ist.
Wenn Sie immer noch Hochrisiko-HPV haben, aber keine abnormen Zellveränderungen, laden wir Sie 1 Jahr später erneut zum Screening ein. Wenn Sie nach 2 Jahren immer noch Hochrisiko-HPV haben, laden wir Sie zu einer Kolposkopie ein, um Ihren Gebärmutterhals genauer zu untersuchen.
HPV-Test positiv und abnorme Zellen
Ca. 4 von 100 Menschen erhalten dieses Ergebnis.
Es bedeutet, dass wir in Ihrer Probe Hochrisiko-HPV und abnorme Veränderungen an den Zellen Ihres Gebärmutterhalses gefunden haben. In Ihrem Ergebnisschreiben wird dies näher erläutert.
Wir überweisen Sie zu einer Kolposkopie. Diese Untersuchung ist ebenfalls ein Screening auf Gebärmutterhalskrebs, wird jedoch im Krankenhaus durchgeführt. Eine speziell ausgebildete Krankenschwester oder ein Facharzt/eine Fachärztin untersucht Ihren Gebärmutterhals mithilfe einer Lupe. Dieses Gerät wird Kolposkop genannt und verbleibt außerhalb des Körpers. Bei Bedarf kann eine kleine Gewebeprobe, eine so genannte Biopsie, entnommen werden. Weitere Informationen zur Kolposkopie finden Sie auf NHS.UK.
Die meisten Menschen, die sich einer Kolposkopie unterziehen, haben keinen Gebärmutterhalskrebs.
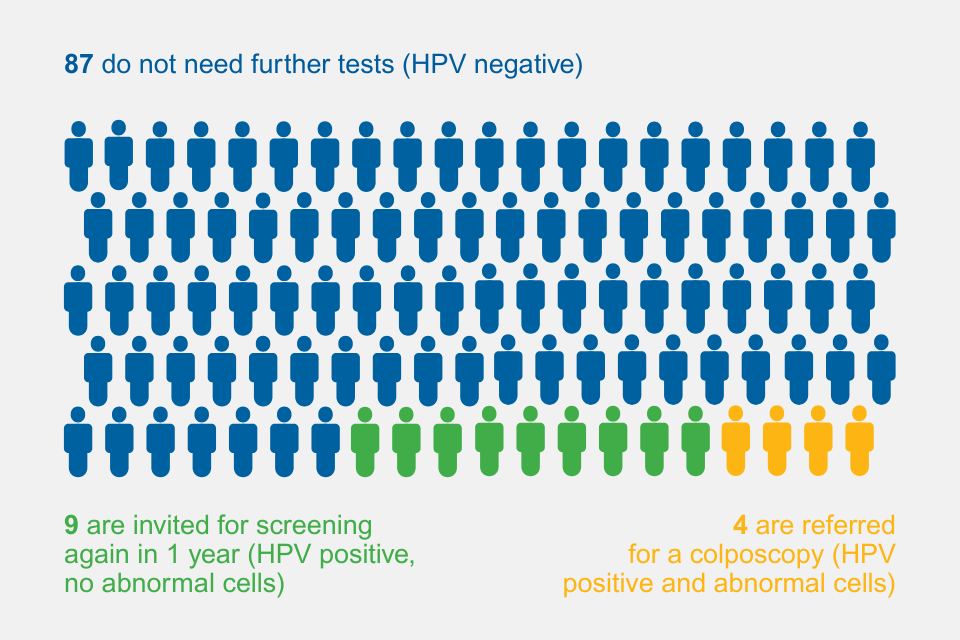
Ergebnisse pro 100 Personen, die an einem Screening auf Gebärmutterhalskrebs teilnehmen
Der NHS speichert Ihr Ergebnis in einer nationalen Datenbank. Das bedeutet, dass wir Ihre regelmäßigen Screening-Ergebnisse miteinander vergleichen können. Wir bewahren Ihre Probe 10 Jahre lang auf.
Mögliche Risiken des Screenings auf Gebärmutterhalskrebs
Kein Screening-Test ist 100 % zuverlässig.
Beim Screening auf Gebärmutterhalskrebs ist dies aus folgenden Gründen der Fall:
- eine HPV-Infektion oder abnorme Zellen können manchmal übersehen werden („falsch negatives“ Ergebnis)
- es besteht eine geringe Chance, dass ein Ergebnis besagt, dass abnorme Zellen gefunden wurden, obwohl der Gebärmutterhals normal ist (ein „falsch positives“ Ergebnis)
- es besteht ein geringes Risiko, dass sich zwischen den Screening-Tests abnorme Zellen entwickeln und zu Krebs werden
Das Screening auf Gebärmutterhalskrebs ist keine Untersuchung auf andere Krebsarten des Fortpflanzungssystems, wie Eierstock-, Gebärmutterkörper-, Vulva- oder Scheidenkrebs. Wenden Sie sich an Ihren Hausarzt, um mögliche Symptome zeitnah abklären zu lassen.
Mögliche Risiken einer Kolposkopie
Die meisten Personen benötigen keine Überweisung für eine Kolposkopie und müssen keine abnormen Zellen entfernen lassen. Wenn doch Zellen entfernt werden müssen, besteht ein geringes Risiko von Blutungen und Infektionen. Sie erhalten weitere Informationen, die Ihnen helfen zu entscheiden, ob Sie eine Kolposkopie benötigen.
Symptome von Gebärmutterhalskrebs
Zu den Symptomen von Gebärmutterhalskrebs können gehören:
- Vaginalblutungen, die für Sie ungewöhnlich sind
- Blutungen beim oder nach dem Geschlechtsverkehr, zwischen den Perioden oder nach der Menopause (wenn Ihre Periode 12 Monate oder länger ausgeblieben ist)
- stärkere Perioden als gewöhnlich
- veränderter Scheidenausfluss
- Schmerzen beim Geschlechtsverkehr
- Schmerzen im unteren Rücken, zwischen den Hüftknochen (Becken) oder im Unterbauch
Diese Symptome sind sehr häufig und können viele Ursachen haben, aber es ist wichtig, sie von einem Arzt abklären zu lassen. Wenn Krebs die Ursache ist, bedeutet eine frühzeitige Erkennung, dass die Behandlung mit größerer Wahrscheinlichkeit wirksam ist.
Wenn Sie eine andere Erkrankung haben wie z. B. Myome oder Endometriose, sollten Sie Ihren Hausarzt aufsuchen, wenn sich Ihre Symptome verändern, verschlimmern oder sich für Sie nicht normal anfühlen.
Wer hat ein erhöhtes Risiko, an Gebärmutterhalskrebs zu erkranken?
Gebärmutterhalskrebs betrifft vor allem Frauen und Personen mit Gebärmutterhals unter 45 Jahren, kann jedoch in jedem Alter auftreten.
Sie haben ein höheres Risiko, an Gebärmutterhals zu erkranken, wenn Folgendes zutrifft:
- Sie sind unter 45 – Gebärmutterhalskrebs tritt häufiger bei jüngeren Menschen auf
- Sie haben ein geschwächtes Immunsystem, zum Beispiel wenn Sie HIV oder AIDS haben
- Sie haben viele Kinder zur Welt gebracht oder in jungen Jahren Kinder bekommen (unter 17 Jahren)
- Ihre Mutter hat das Hormonpräparat Diethylstilbestrol eingenommen, als sie mit Ihnen schwanger war
- Sie waren in der Vergangenheit an Scheiden-, Vulva-, Nieren- oder Blasenkrebs erkrankt
- Sie rauchen
- Sie nehmen seit mehr als 5 Jahren die Antibabypille – dies erhöht Ihr Risiko nur geringfügig
Sie können Ihr Risiko, an Gebärmutterhalskrebs zu erkranken, senken, indem Sie Kondome benutzen, mit dem Rauchen aufhören und sich ausgewogen ernähren.
Sie können keinen Gebärmutterhalskrebs bekommen, wenn Ihre Gebärmutter und Ihr Gebärmutterhals operativ entfernt worden sind.
Gebärmutterhalskrebs und die HPV-Impfung
Die HPV-Impfung trägt zum Schutz vor dem HPV-Virus bei, das die meisten Fälle von Gebärmutterhalskrebs verursacht.
Sie wird für Kinder im Alter von 12 bis 13 Jahren und für Personen mit erhöhtem HPV-Risiko empfohlen. Wenn Sie für die Impfung infrage kommen, es aber versäumt haben, sich im Alter von 12 oder 13 Jahren impfen zu lassen, wenden Sie sich an Ihre Hausarztpraxis.
Auch wenn Sie gegen HPV geimpft sind, ist es wichtig, dass Sie zum Screening auf Gebärmutterhalskrebs gehen. Die Impfung schützt Sie nicht vor allen HPV-Typen. Es besteht also immer noch ein geringes Risiko, dass Sie Gebärmutterhalskrebs bekommen können.
Die Kombination aus Screening auf Gebärmutterhalskrebs und HPV-Impfung bietet den besten Schutz vor Gebärmutterhalskrebs.
Klinische Studien
Möglicherweise werden Sie gefragt, ob Sie an einer klinischen Studie teilnehmen möchten. Dabei handelt es sich um medizinische Forschungsstudien. Bei jeder Studie, die Ihnen angeboten wird, werden Daten über die besten Arten von Screening-Tests oder Behandlungen gesammelt, damit wir die Versorgung in Zukunft verbessern können. Sie können frei entscheiden, ob Sie daran teilnehmen möchten oder nicht.
Weitere Informationen und Unterstützung
Für eine Beratung zum Screening auf Gebärmutterhalskrebs können Sie sich an Ihre Hausarztpraxis oder eine Klinik für sexuelle Gesundheit wenden.
Diese Informationen sind in alternativen Formaten erhältlich, darunter in anderen Sprachen. Sie sind auch in leicht verständlicher Sprache erhältlich.
Um ein alternatives Format anzufordern, wenden Sie sich bitte telefonisch an 0300 311 22 33 oder per E-Mail an england.contactus@nhs.net.
Sie können auch:
- weitere Informationen zum Screening auf Gebärmutterhalskrebs finden
- unseren Leitfaden für Personen, denen die Teilnahme schwerfällt lesen
- Informationen für trans* und nicht-binäre Menschen über NHS-Screeningprogramme lesen
Eve Appeal ist eine gemeinnützige Organisation für gynäkologische Krebserkrankungen. Sie bietet eine kostenlose und vertrauliche Beratung zur Gebärmutterhalskrebsvorsorge an. Sie können sie per E-Mail an nurse@eveappeal.org.uk oder telefonisch unter 0808 802 0019 kontaktieren.
Informieren Sie sich, wie Sie sich Vom Screening abmelden können.
